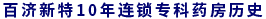���F(xi��n)�ڵ�λ�ã� �ٝ�(j��)����ˎ���W(w��ng)���(y��) >> ����� >> �����Y >> �����Y��Ҏ(gu��)��ˎ
�a(ch��n)�������Y�C��
- ��(l��i)Դ�� �ٝ�(j��)ˎ��ˎӍ ���ߣ��̇�(gu��)�A �g�[�� �l(f��)���r(sh��)�g��2009-10-9 9:40:00
��ժҪ�����͵Įa(ch��n)�������Y���ڮa(ch��n)��6�܃�(n��i)�l(f��)�����R�������c�����r(sh��)�g�����l(f��)���o(w��)���^(q��)�e����(du��)�a(ch��n)�D���ˡ��냺����ͥ�����(hu��)���в���Ӱ푡������Ƕ����صģ��˸���������l(f��)���Ļ��A(ch��)���ڮa(ch��n)�����У���(n��i)���ڸ�׃����l(f��)��������W(xu��)���A(ch��)�������˻��F(xi��n)������l(f��)��������W(xu��)���A(ch��)��ؓ(f��)�������¼������Ǯa(ch��n)�������Y�l(f��)���Ĵٰl(f��)���ء�Ŀǰ�\�������(j��)���N�Y�����u(p��ng)��������(du��)�䑪(y��ng)���ںY�顢�����\�ࡢ���������茧(d��o)���ί����t�����(sh��)���߿���3~5��(g��)�»֏�(f��)����(du��)���С��ض��߽o��ˎ��������
�a(ch��n)�������Y��ָ�l(f��)���ڮa(ch��n)���ڵ��������ǽ��ڮa(ch��n)�����c�a(ch��n)��n��֮�g��һ�N���������͵Įa(ch��n)�������Y���ڮa(ch��n)��6�܃�(n��i)�l(f��)����Ҳ�мs8%~15%�Ļ����ڮa(ch��n)��2~3��(g��)��(n��i)�l(f��)�����R�������c�����r(sh��)�g�����l(f��)���o(w��)���^(q��)�e����(du��)�a(ch��n)�D
���ˡ��냺����ͥ�����(hu��)���в���Ӱ푡�1968����Pitt�״������80����a(ch��n)�������Y�ܵ���(gu��)�H�ϵ��ձ���ҕ������M(j��n)���˴������о����������\����(bi��o)��(zh��n)��һ���l(f��)���ʵĈ�(b��o)��Ҳ���^������(j��)��(gu��)���о���(b��o)�����a(ch��n)�������Y�İl(f��)���ʵ���3.5%�����_(d��)33%���䲡��δ����Σ�U(xi��n)�����漰���������������(hu��)���ء�һ���J(r��n)��a(ch��n)�������Y���A(y��)���^�ã������(sh��)�a(ch��n)�������Y���߿���3~5��(g��)�»֏�(f��)���s����֮���Ļ��߿���1���(n��i)����(f��)�����ٴ�����t��20%~30%����(f��)�l(f��)�ʡ�
1 �R�����F(xi��n)
һ���ڮa(ch��n)��2�ܰl(f��)�������a(ch��n)��4~6����u���@�����F(xi��n)����������ƣ�ڡ��ֲ�������(d��ng)�Խ��͡���(chu��ng)����˼�S�ܓp�������p�ˣ���(y��n)���߲������ϋ냺�������Ђ����ߡ�
2 ����
�a(ch��n)�������Y������^��(f��)�s��һ���J(r��n)���Ƕ��ġ��S���F(xi��n)���t(y��)�W(xu��)ģʽ���D(zhu��n)׃����(du��)�a(ch��n)�������Y���о�Ҳ�Ɇμ�������W(xu��)�^�c(di��n)�D(zhu��n)��C�Ͽ��]������������(hu��)�T���ص�Ӱ푡�Խ��(l��i)Խ����о����������(hu��)�������،�(du��)�a(ch��n)�������Y��Ӱ푲��ɺ�ҕ���˸���������l(f��)���Ļ��A(ch��)�������ڼ��a(ch��n)�����У���(n��i)���ڸ�׃����l(f��)��������W(xu��)���A(ch��)�������˻��F(xi��n)������l(f��)��������W(xu��)���A(ch��)��ؓ(f��)�������¼������Ǯa(ch��n)�������Y�l(f��)���Ĵٰl(f��)���ء�
2.1 �˸������Ǯa(ch��n)�������Y�Ļ��A(ch��) ���о���(b��o)�����a(ch��n)�������Y��������w����(w��n)������(du��)��練��(y��ng)���к��Ը��(n��i)�A���˸����ȱ�ݡ�
2.2 ��(n��i)���ڸ�׃�Ǯa(ch��n)������������W(xu��)���A(ch��) �ڮa(ch��n)��������(g��)�^(gu��)���У��C(j��)�w��(n��i)�h(hu��n)���l(f��)���ܴ�ĸ�׃�������ǃ�(n��i)���ڸ�׃�Ǯa(ch��n)�������Y�l(f��)��������W(xu��)���A(ch��)����������w��(n��i)�Ƽ��ء��S�wͪ�@�����ߣ�Ƥ�|(zh��)̴����נ�����Ҳ�в�ͬ�̶����ӡ�������@Щ����ͻȻ���ˣ��S�wͪ�ʹ��Լ���ˮƽ�½������X��(n��i)�̓�(n��i)���ڽM���ă���Ӱ��p�٣��Ķ�Ӱ푸�(j��)�X���(d��ng)������a(ch��n)�D��(j��ng)�^(gu��)������䣬�C(j��)�wƣ�v������o������(j��ng)ϵ�y(t��ng)�C(j��)�ܠ�B(t��i)���ѣ��M(j��n)һ�����M(j��n)��(n��i)���ڙC(j��)�ܠ�B(t��i)�IJ���(w��n)������(d��o)�®a(ch��n)�������Y�İl(f��)�������о���(b��o)���c�נ��ٹ��ܲ���Ҳ���P(gu��n)��
2.3 �����˻��F(xi��n)���Ǯa(ch��n)�������Y������W(xu��)���A(ch��) ������������һ��(g��)��(f��)�s�¼��������������J(r��n)�����ЋDŮ�����ڼ��a(ch��n)�����(hu��)���F(xi��n)����“�˻�”�F(xi��n)�����О���׃�ø����к��Ӛ⣩�����˸�׃����������_ͻ�����������(hu��)�������ؿ��T�l(f��)��l(f��)����������l(f��)չ����a(ch��n)�D������̎�����F(xi��n)����w���Ʋ����ǰ�������(zh��n)�䲻�㡢����֪�R(sh��)���ղ���ȱ�ټ�ͥ��֧�֡��냺���Ԅe�ͽ�����r��ȱ������ӵĽ�(j��ng)�(y��n)��ס�����y�������P(gu��n)ϵ����������ͥ�Ľ�(j��ng)��(j��)��r������r(sh��)�t(y��)��(w��)�ˆT�B(t��i)�ȵȵȣ��Ǯa(ch��n)�������Y�Ĵٰl(f��)���ء�
2.4 �|�w���� ��(gu��)��(n��i)���Ј�(b��o)�����Юa(ch��n)�r(sh��)���l(f��)�Y����(j��ng)�a(ch��n)�Q���ʌm�a(ch��n)����Įa(ch��n)�D���a(ch��n)�������Y�İl(f��)���������ߵăA��Ҳ���о���(b��o)��������ϲ��Y�����l(f��)�Y���a(ch��n)�r(sh��)���a(ch��n)����r��δ�l(f��)�F(xi��n)�c�a(ch��n)�������Y�����@�P(gu��n)(li��n)���f(shu��)�����(hu��)�������ص����Ì�(du��)�a(ch��n)�������Y��Ӱ푸�����Ҫ��
2.5 �������� ��������ʷ���e�������Y��ʷ�ǰl(f��)���a(ch��n)�������Y��Σ�U(xi��n)���ء�
2.6 �z������ �@�Ǿ����ϵK�ĝ������ء�
2.7 ���g���� �����g��С���g���ЋD�װl(f��)����
3 ����
3.1 Ӱ푋냺�l(f��)�� �S���W(xu��)�ߌ�(du��)���a(ch��n)�������Yĸ�H��1~2�q�냺�о��l(f��)�F(xi��n)�����ڮa(ch��n)�������Y�c�냺�����J(r��n)֪������ϵK���P(gu��n)����(d��ng)�����Y�^���(y��n)�ز��ҳ��m(x��)�r(sh��)�g�^�L(zh��ng)�r(sh��)����(du��)�냺�l(f��)��Ӱ푵�Σ�U(xi��n)�Ծ���
3.2 �a(ch��n)�������Y��Ӱ�ĸ��ι�B(y��ng) �a(ch��n)������r(sh��)�g�t���������٣��������������w���½����ȴ��m(x��)�r(sh��)�g�L(zh��ng)���֏�(f��)�����a(ch��n)��4��(g��)�¼�ĸ��ι�B(y��ng)�ʵ͡�
3.3 Ӱ푃�(n��i)���� �a(ch��n)�D���]�������Ɍ�(d��o)���w��(n��i)ȥ���I�����ط��ڜp�ټ�������(n��i)���ڼ��صĸ�׃��ʹ�m�s�p���������a(ch��n)�����Ӻͮa(ch��n)���Ѫ���ӵ�һ��(g��)�������ء�
4 �\����(bi��o)��(zh��n)
Ŀǰ�Пo(w��)�خ��ԵČ�(sh��)�(y��n)��ָ��(bi��o)�ͽy(t��ng)һ���\����(bi��o)��(zh��n)��������(j��)���N�Y�����u(p��ng)�����������ɻ����������������(y��ng)���u(p��ng)�ֽY(ji��)����(l��i)�ж���
4.1 SDS����1�� ����William.W.K.Zung�Ⱦ��Ƶ��������u(p��ng)������SDS����(du��)�a(ch��n)���ڋDŮ�����Y���M(j��n)���u(p��ng)�����y(t��ng)Ӌ(j��)�係�֣��Կ��֣�41�֞�������≥41�֞������@�����Y�
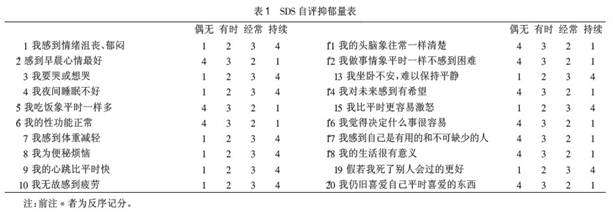
4.2 SDS����1�� Edinburgh�a(ch��n)�������u(p��ng)�ֱ���EPDS��Ŀǰ�������R���Y�飬���������y(c��)�(y��n)�����ԣ������о��������خ��Ԟ�92.5%�������Ԟ�88%���@�N��(w��n)�����ڌ�(sh��)ʩ����(ji��n)����
���������ױ��a(ch��n)��DŮ���ܡ�EPDS����≤12�֞���ԣ���13�֞��(y��ng)�ԣ����ɴ_�\��a(ch��n)�������Y��
��ÿ�}��ӛ����Ӟ鿂�֣�������12~13�߿��ܻ��в�ͬ�̶ȵ������Լ������������������ڙz�����н��]����(j��ng)�Y���ֲ��Y���˸��ϵK��ĸ�H��
��CoxJL��HoldenJM��Sagovsky R��1987��
4.3 ��(d��ng)ǰ���^���_�Ę�(bi��o)��(zh��n)��1994������(gu��)���W(xu��)��(hu��)�ڡ��������\���c�y(t��ng)Ӌ(j��)�փ�(c��)��һ�����ƶ���“�a(ch��n)���������Y���\����(bi��o)��(zh��n)”�����(n��i)�����£��ڮa(ch��n)��2�܃�(n��i)���F(xi��n)���аY���е�5�l��5�l���ϣ���������һ�l����w������ȱ���dȤ���䐂����w��������(du��)ȫ��������(sh��)���(d��ng)���@��ȱ���dȤ���䐂���w���@���½������ӣ�ʧ��˯���^(gu��)�ȣ������\(y��n)��(d��ng)���d�^�������ƣ�����������½Ըк��o(w��)���x������У�˼�S���p�˻�ע�����oɢ������(f��)���F(xi��n)�������뷨��
5 �A(y��)������
5.1 �������ںY�顢�����\�ࡢ���������茧(d��o)���ί� ��(du��)�ڿ��ɻ�������������w�ߡ�������(g��)�������ߡ��Ї���������ʷ�ٴΑ����ߵȣ���(y��ng)�������ڵ�������ԃ���o(h��)�������r(sh��)�ų������ϵK�Ͳ�����w���������A(y��)���l(f��)���a(ch��n)�������Y�����c(di��n)�o(h��)�팦(du��)��
5.2 �ӏ�(qi��ng)���ڵĽ����z������� �����w��r�����ߑ�(y��ng)�o�輰�r(sh��)�\�κ��o(h��)������������r���Õr(sh��)�����С���(du��)������ϲ��Y�Ͳ��l(f��)�Y�ߣ��e�O�o���ί������������̼���
5.3 ��(du��)�ЋD�����M(j��n)�����P(gu��n)���P����֪�R(sh��)������ �Юa(ch��n)�D����J(r��n)�R(sh��)������ͷ�����һ��(g��)��Ȼ�������^(gu��)�̣���ȫ���˽����ȫ�^(gu��)�̼��a(ch��n)��һ����r�đ�(y��ng)��(du��)��������ֲ��o����w��
5.4 ��(du��)���ɷҌ�Ҳ��(y��ng)�M(j��n)�����P(gu��n)֪�R(sh��)������ ʹ������(du��)�a(ch��n)�������Y�����J(r��n)�R(sh��)���Ķ��o�a(ch��n)�D��������⡢�P(gu��n)�ĺ͎��������������(hu��)���γ�“������Ů��һ��”��˼�룬��a(ch��n)�D��(chu��ng)��һ��(g��)���õ����(hu��)����ͥ�h(hu��n)������ְl(f��)�]���(hu��)֧��ϵ�y(t��ng)�����ã��A(y��)���a(ch��n)�������Y��Ч����(hu��)�����@��
5.5 �t(y��)��(w��)�ˆT��(du��)�a(ch��n)�D�P(gu��n)�ļ������t(y��)��(w��)�ˆT���c�a(ch��n)�D�Ľ��|�У���(y��ng)����ע���Լ������У������ơ��H�С��غ͵��Z(y��)�ԣ����_(d��)��������P(gu��n)�ģ��a(ch��n)������ĸ��ι�B(y��ng)���̣�ʹ������ĸ��ι�B(y��ng)���ɣ��W(xu��)��(hu��)���������o(h��)����ʹ�Юa(ch��n)�D�������õ������m��(y��ng)��B(t��i)����ȫ���^(gu��)���䡢�a(ch��n)���ڡ����ͮa(ch��n)�������Y�İl(f��)���ʡ�
5.6 ��Ժ���� �a(ch��n)�DסԺ���g�����t(y��)��(w��)�ˆT�c��^(q��)�����M��ȡ��(li��n)ϵ����Ժ������^(q��)�����M���M(j��n)����Ч�����̡�ָ��(d��o)�����֧�ֺ������茧(d��o)��
5.7 ᘌ�(du��)��ͬ����ȡ����(y��ng)�Ĵ�ʩ����Q����w��(w��n)�}��
5.8 ��(du��)���Ԛ��A���ߣ�����(qi��ng)�O(ji��n)�o(h��)�����÷�����ʩ��
5.9 ��(du��)�a(ch��n)�������Y���ߵ������ί��dz���Ҫ ��(du��)�p�Y�������S�L���ṩ��ԃ���g(sh��)����(du��)�Y����Ʋ����@���С��ضȵĻ����r(sh��)(li��n)���\(y��n)�ÿ�����ˎ�P��(du��)�Y�ί�����ȡ�����@�į�Ч��
TAG�������Y �a(ch��n)��
���P(gu��n)ˎƷ

�������- ��Ҋ(ji��n)��(w��n)�} | ����(w��)ָ�� | ˎ�W(xu��)����(w��) | ���Ҋ(ji��n) | �Ͷ�V | ���Ʒ���(w��) | ���t(y��)��(w��n)ˎ | ˎ������
���Ʒ����(w��)- �[���� | �β��� | ��(j��ng)�� | ����� | Ƥ�w�Բ��� | �� �� | �L(f��ng)�����߿� | ��Ѫ�ܿ� | ���� | ��������ˎ
ˎƷ��(d��o)ُ(g��u)����(w��)- �[����ˎƷ | �����ˎƷ | �β���ˎƷ | �ۿ�ˎƷ |Ƥ�w�Բ���ˎƷ | ��(j��ng)��ˎƷ | �L(f��ng)�����߿�ˎƷ
ˎ���Y�|(zh��)- ��I(y��)���ˠI(y��ng)�I(y��)��(zh��)�� | ˎƷ��(j��ng)�I(y��ng)�S���C | ˎƷ��(j��ng)�I(y��ng)�|(zh��)������Ҏ(gu��)���J(r��n)�C | ʳƷ�l(w��i)���S���C | ��(li��n)�W(w��ng)ˎƷ��Ϣ����(w��)�Y���C